患者女,42岁。以"发作性喘息、咳嗽20年,加重2天"为主诉住院。伴有胸闷、心悸,夜间发作明显,影响睡眠,既往有过敏性鼻炎,体检:患者神志清楚,呼吸急促,R25次/分,口唇发绀。两肺满布哮鸣音,心率124次/分,律齐。动脉血气分析提示:PaO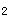 71mmHg,PaCO
71mmHg,PaCO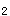 27mmHg,pH7.31。
27mmHg,pH7.31。
1.支气管哮喘的诊断符合以下标准:①反复发作的喘息、气急、胸闷或咳嗽,多有诱因;②发作时散在或双肺弥漫哮鸣音,呼气相为主,呼气相延长;③治疗后症状可缓解或自行缓解;④症状不明显者可行肺功能检查;⑤排除其他疾病。另外,在夜间及凌晨发作和加重常是哮喘的特征之一,哮喘常伴发过敏性鼻炎。
2.地西泮等镇静药可能会引起呼吸抑制,不宜使用;普萘洛尔为β受体阻滞剂,可能会引起支气管痉挛,不宜使用;肾上腺素因其心血管副作用多已被高选择的β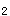 受体激动剂所代替。且该病需与左心衰竭引起的呼吸困难相鉴别,不宜应用。
受体激动剂所代替。且该病需与左心衰竭引起的呼吸困难相鉴别,不宜应用。
3.支气管舒张试验阳性及昼夜PEF变异率≥20%提示气流受限可逆性,符合支气管哮喘的诊断。过敏性哮喘的患者较正常人血清特异性IgE明显增高。胸部X线可见多发、可变性斑片影常见于变态反应性肺浸润;心尖部闻及奔马律、咳粉红色泡沫样痰及胸部X线见心脏增大,肺淤血征常见于急性左心衰竭。
4.奇脉是指吸气后脉搏明显减弱或消失,收缩压下降10mmHg以上,根据血压下降程度可用于哮喘急性发作的病情严重度的分级。血气分析可判断是否出现低氧血症、高碳酸血症、酸碱平衡失调及呼吸衰竭的类型。血气分析的结果及使用β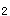 激动剂后呼气峰流速测定被用于对哮喘急性发作的病情严重度的分级。
激动剂后呼气峰流速测定被用于对哮喘急性发作的病情严重度的分级。
5.哮喘是气道炎症和气道高反应性共同作用引起的,具体机制包括:气道黏膜水肿,气道壁炎性细胞浸润;腺体分泌亢进、黏液清除障碍以及气道平滑肌痉挛等。慢性阻塞性肺气肿的发病机制为肺毛细血管大量减少;肺泡弹性回缩力下降;肺泡壁破坏,肺泡融合。
6.正确的治疗方案应包括支气管舒张剂及治疗哮喘气道炎症的药物(抗炎药);急性发作期可静滴氨茶碱、静滴甲强龙;由感染诱发者应用抗生素控制原发感染;同时注意纠正酸碱平衡电解质紊乱。当pH值<7.20且合并代谢性酸中毒时,应适当补碱。该患者pH7.31,不需补碱。
7.危重度哮喘患者出现神志改变、呼吸肌疲劳以及PaCO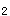 >45mmHg,是进行机械通气治疗的适应证。
>45mmHg,是进行机械通气治疗的适应证。
8.危重度哮喘患者的临床表现主要包括:不能讲话;胸腹矛盾运动;嗜睡、意识模糊;哮鸣音减弱乃至无,脉率变慢或不规则;无奇脉;pH值降低。
患者,女性,35岁,蛋白尿伴镜下血尿2年。2天前感冒后出现肉眼血尿。血压146/94mmHg,尿蛋白3.7g/d,尿沉渣镜检红细胞满视野,为变形红细胞;血清白蛋白31g/L,肾功能正常。
患者,女性,35岁,蛋白尿伴镜下血尿2年。2天前感冒后出现肉眼血尿。血压146/94mmHg,尿蛋白3.7g/d,尿沉渣镜检红细胞满视野,为变形红细胞;血清白蛋白31g/L,肾功能正常。
患者,女性,35岁,蛋白尿伴镜下血尿2年。2天前感冒后出现肉眼血尿。血压146/94mmHg,尿蛋白3.7g/d,尿沉渣镜检红细胞满视野,为变形红细胞;血清白蛋白31g/L,肾功能正常。
患者,女性,40岁。心悸、气促2年。查体发现心尖部舒张期隆隆样杂音,胸骨左侧第2肋间舒张早期哈气样杂音,S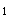 增强,P
增强,P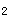 亢进,分裂。
亢进,分裂。
患者,女性,40岁。心悸、气促2年。查体发现心尖部舒张期隆隆样杂音,胸骨左侧第2肋间舒张早期哈气样杂音,S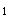 增强,P
增强,P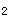 亢进,分裂。
亢进,分裂。
患者,女性,40岁。心悸、气促2年。查体发现心尖部舒张期隆隆样杂音,胸骨左侧第2肋间舒张早期哈气样杂音,S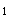 增强,P
增强,P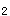 亢进,分裂。
亢进,分裂。
患者,男性,35岁,发热伴浅表淋巴结肿大10天,乏力伴牙龈出血2天,皮肤有出血点和瘀斑,胸骨有压痛。化检Hb80g/L,WBC13.8×10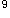 /L,PLT25×10
/L,PLT25×10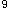 /L,临床拟诊为急性白血病。
/L,临床拟诊为急性白血病。
患者,男性,35岁,发热伴浅表淋巴结肿大10天,乏力伴牙龈出血2天,皮肤有出血点和瘀斑,胸骨有压痛。化检Hb80g/L,WBC13.8×10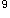 /L,PLT25×10
/L,PLT25×10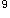 /L,临床拟诊为急性白血病。
/L,临床拟诊为急性白血病。
患者,男性,35岁,发热伴浅表淋巴结肿大10天,乏力伴牙龈出血2天,皮肤有出血点和瘀斑,胸骨有压痛。化检Hb80g/L,WBC13.8×10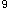 /L,PLT25×10
/L,PLT25×10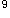 /L,临床拟诊为急性白血病。
/L,临床拟诊为急性白血病。
患者,男性,52岁,突发胸骨后疼痛1小时来诊。查体:BP100/60mmHg,HR90次/分,律齐,心音低钝,双肺(-),心电图示V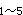 导ST段抬高>0.3mV,Ⅱ、Ⅲ、aVF导ST段压低,心肌酶正常。既往有高血压病史8年。
导ST段抬高>0.3mV,Ⅱ、Ⅲ、aVF导ST段压低,心肌酶正常。既往有高血压病史8年。